Ціни на послуги:
- Селекція сперматозоїдів методом PICSI в програмі ЕКЗ6250 грн
- Допомiжний лазерний хетчинг (розсiчення блискучої оболонки ембрiона)1500 грн
- Донорська сперма (1 доза)6950 грн
- Кріоконсервація сперми3260 грн
- Зрошення ендометрію (без вартості препарату)4270 грн
- Зрошення ендометрію PRP (Platelet Rich Plazma): збагаченої тромбоцитами плазми8480 грн
- Активація ооцитів за допомогою іонофору кальцію4890 грн
Відбір ооцитів
На запланований лікарем день та час пацієнтку записують на процедуру трансвагінальної пункції фолікулів, на яку вона обов’язково має прийти з чоловіком та документами, що засвідчують особи обох. Перед самою процедурою в операційній пацієнтці необхідно пройти етап ідентифікації особи, який проводить ембріолог. Після цього пацієнтку вводять в анестезію і проводять пункцію, в ході якої лікар-репродуктолог спеціальною голкою під УЗД контролем вагінальним доступом робить прокол фолікула і аспірує фолікулярну рідину до спеціальної пробірки. Її медична сестра передає до ембріологічної лабораторії через спеціальне віконце та ставить у нагрівальний штатив задля збереження температурного режиму. Далі ембріолог переливає фолікулярну рідину з пробірки в чашку Петрі і досліджує її під мікроскопом на наявність ооцит кумулюсних комплексів (ОКК). Протягом пункції ОКК збираються у чашку із спеціальним середовищем, а після закінчення поміщаються в інкубатор зі сталою температурою та газами до моменту їх запліднення або заморожування.
Підготовка ооцитів до запліднення
Після отримання ОКК свій матеріал (еякулят) здає чоловік. Ембріолог запрошує пацієнта у спеціальну кімнату для комфортного отримання матеріалу. Чоловік також заповнює спеціальний бланк ідентифікації зразку та підписує своєю рукою контейнер. Ембріолог також додатково проводить ідентифікацію особи, тому при собі треба мати паспорт.
Після отримання ОКК та еякуляту, ембріолог проводить їх підготовку до запліднення.
ООК - це ооцити (яйцеклітини), оточені кумулюсними клітинами, що розміщені по всій площі, тому оцінити зрілість та якість ооцитів неможливо. Задля усунення цієї проблеми ОКК очищують від кумулюсних клітин - цей процес називається денудація. Під час денудації ОКК поміщаються у спеціальний розчин, який розщеплює зв’язки між кумулюсними клітинами і вони можуть легше від’єднуватись один від одного. Наступним етапом денудації є механічне піпетування ооцитів для відшарування всіх клітин кумулюсу. У результаті ми отримуємо очищений ооцит, який ембріолог може надалі оцінити.
У зв’язку з тим, що в процесі стимуляції ми залучаємо до дозрівання ті клітини, які б ніколи не дозріли за природних умов, у ході пункції ми можемо отримати ооцити різної зрілості та якості:
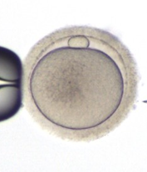
1. М2
Ооцити на стадії М2 (метафаза 2) є зрілими і саме такі клітини підлягають заплідненню. Ці клітини вирізняють серед інших наявністю першого полярного тільця, саме це свідчить про їх зрілість.
Перше полярне тільце - клітина, яка утворюється під час дозрівання яйцеклітини внаслідок першого ділення мейозу.
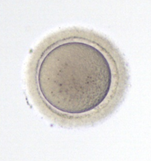
2. М1
На цій стадії ооцити знаходяться на стадії метафази 1. Це незрілі ооцити, в яких вже не візуалізується ядро, але ще не відбулося відділення першого полярного тільця.
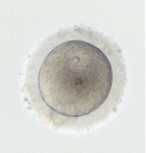
3. GV
Ооцити на стадії GV характеризуються наявністю в цитоплазмі ядра (зародкового пухирця).
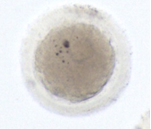
4. Дегенеративні ооцити (дег)
До цієї групи входять пошкодженні ооцити або порожні оболонки без ооциту всередині.
Підготовка сперматозоїдів до запліднення
Перед початком очистки еякуляту до запліднення ембріолог досліджує зразок під мікроскопом, щоб оцінити матеріал. Надалі відбувається його підготовка, що складається з двох основних етапів. Спочатку проводиться відмивання еякуляту від інших клітин та нерухомих сперматозоїдів шляхом центрифугування. Після отримання концентрованого осаду на зразок нашаровується спеціальне середовище та матеріал поміщається в термостат з температурою 37°С. У цей час найбільш рухомі сперматозоїди природнім шляхом спливають догори і ми отримуємо фракцію активнорухомих сперматозоїдів. Саме їх ембріолог буде використовувати для запліднення в подальшому.
Запліднення
Після підготовки ооцитів та сперматозоїдів готується чашка для запліднення, в якій в окремі краплі поміщаються ооцити та сперматозоїди. Процес запліднення відбувається під мікроскопом за допомогою мікроманіпуляторів. До маніпуляторів прикріплюють голки: холдинг, яким ооцит утримується в стабільному положенні та інжектор - дуже тонка голка, якою спочатку сперматозоїд знерухомлюється та потім обережно вводиться в ооцит.
Існує декілька видів запліднення:
ICSI - інтрацитоплазматичне введення сперматозоїда в цитоплазму ооцита. Це стандартний метод, при якому ембріолог візуально вибирає рухомий, найбільш морфологічно правильний сперматозоїд та вводить його в ооцит.
PICSI (Physiologic Intra Cytoplasmic Sperm Injection) - ін'єкція фізіологічно зрілого сперматозоїда в цитоплазму яйцеклітини. Метод працює на тому ж принципі, по якому сперматозоїди відбираються в організмі жінки в процесі природного зачаття. На поверхні клітин, що оточують ооцити, є гіалуронова кислота, до якої мають прикріпитися сперматозоїди для подальшого проникнення в клітину. Щоб сперматозоїди могли з нею зв’язатися на їх поверхні мають міститися спеціальні рецептори, що з’являються на останніх етапах дозрівання сперматозоїдів. Тому саме ті сперматозоїди, що будуть мати на своїй поверхні рецептори до гіалуронової кислоти і зможуть до неї приєднатися будуть зрілими.
Відмінність від звичайного ICSI заключається в тому, що сперматозоїди поміщаються в спеціальну чашку, що має на своїй поверхні ділянки з гіалуроновою кислотою. Протягом цього процесу ембріолог може відібрати ті сперматозоїди, що прикріплюються до поверхні, а значить будуть зрілими, і використовувати самі ці сперматозоїди для запліднення. Ця методика є додатковою селекцією сперматозоїдів, базуючись на фізичних, а не тільки морфологічних показниках відбору.
TESA - це метод запліднення, при якому використовуються сперматозоїди, отримані за допомогою біопсії яєчка. Якщо у чоловіка відсутні сперматозоїди в еякуляті (азооспермія) лікарем може бути призначена операція для вилучення сперматозоїдів безпосередньо з яєчка або його придатка. Зазвичай, операція проводиться напередодні пункції ооцитів та матеріал спочатку заморожується, а в день запліднення проводять розморожування та підготовку сперматозоїдів до запліднення.
Метод запліднення підбирається лікарем індивідуально в залежності від клінічної ситуації пацієнтів.
Культивування ембріонів
Після запліднення ембріони з чашки для запліднення перекладаються у культиваційні середовища та поміщають в інкубатор. Саме в такому вигляді вони будуть рости протягом першого тижня свого життя. В інкубаторі постійно підтримуються певні рівні газів та температури, що є наближеними до природних умов, в яких ембріон розвивається всередині організму жінки. Кожного дня ембріологи вимірюють та контролюють всі показники, а також інкубатор має власні системи сигналізації, які спрацьовують коли показники падають або піднімаються за межі норми.
Протягом першого тижня культивування ембріолог кожен день спостерігає за ростом ембріонів та вносить показники в головний документ ембріології - ембріопротокол.
В перший день (через 17±1 годин після запліднення) перевіряється наявність пронуклеусів - попередників ядра всередині зиготи. В нормі візуалізується два пронуклеуси - чоловічий і жіночий. Якщо в зиготи присутні три і більше пронуклеусів це може свідчити про потенційні хромосомні аномалії такого ембріону.
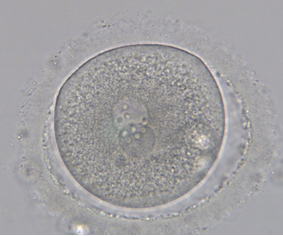
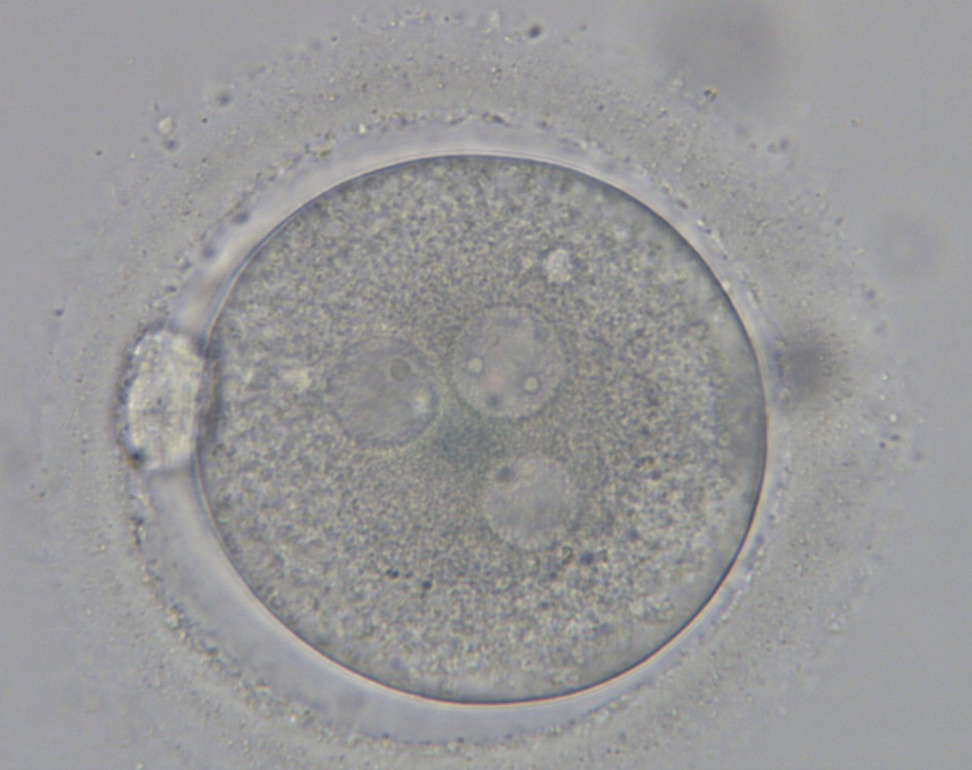
2PN 3PN
На другу та третю добу спостерігають дроблення ембріона. На цьому етапі ембріон складається з клітин(бластомерів) які і оцінюються цифрами та літерами. Цифра – це кількість бластомерів, букви – якість:
А - висока якість, бластомери рівномірні, фрагментація до 10 %,
В – середня якість, бластомери не зовсім рівномірні, фрагментація 10-25%,
С – бластомери різні за розміром, фрагментація більше 25%.
Бластомери діляться протягом перших 3 днів та приблизно на 4 дні відбувається із злиття з утворенням морули - стадії розвитку ембріону, що передує розвитку бластоцисти.
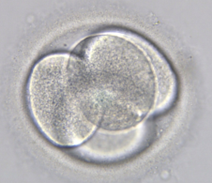
- 4х-бластомерний ембріон
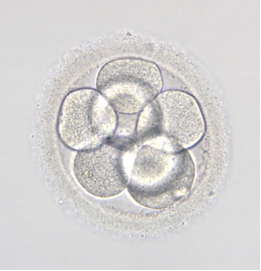
- 8-бластомерний ембріон
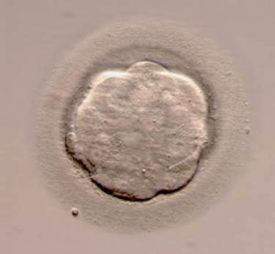
- морула
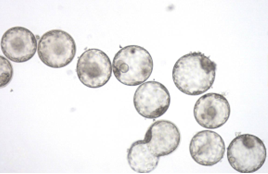
Бластоциста - стадія розвитку ембріона, на якій він складається з двох основних типів клітин - внутрішньоклітинної маси та трофектодерми. Бластоциста зазвичай утворюється на 5-7 день ембріонального розвитку.
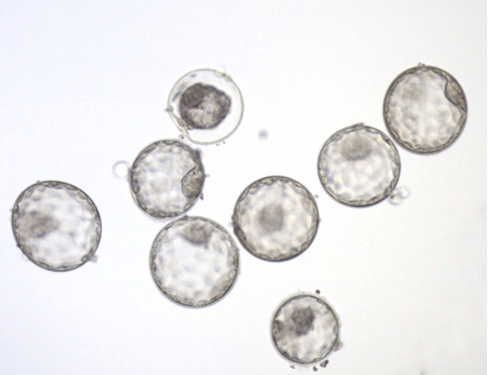
Внутрішньоклітинна маса (ВКМ) - сукупність клітин всередині бластоцисти, що в подальшому розвинуться в ембріон.
Трофектодерма - клітини, що знаходять по периферії бластоцисти, з яких буде розвиватися плацента.
Бластоцель - порожнина всередині ембріона, яка формується на 5-7 добу вседині бластоцисти.
Хетчинг - процес виходу ембріону із оболонки для подальшої імплантації.
Оцінка бластоцист відбувається на 5-7 добу, в залежності від часу її формування. Оцінка відбувається за допомогою системи Гарднера - чисел від 1 до 6 та буквами - А, В, С.
1 – рання бластоциста, бластоцель займає менше половини ембріона,
2 – бластоцель займає більшу половину ембріона,
3 – бластоцель займає всю площу бластоцисти,
4 – розширена бластоциста, яка збільшилась в розмірах, а оболонка ембріона стала вужчою,
5 – бластоциста, у який відбувся хетчинг та частина вмісту вийшла назовні,
6 – бластоциста, яка повністю вийшла із оболонки.
Літери після цифри означають (як для ВКМ так і для трофектодерми):
А – багато клітин, що щільно прилягають одна до одної,
В – невелика кількість клітин, не дуже щільно згруповані,
С – зовсім мала кількість майже не зв’язаних клітин.
Якщо в циклі планується біопсія ембріону для проведення передімплантаційної генетичної діагностики, то на 3 добу додатково проводиться хетчинг. Взагалі, хетчинг це природній процес виходу ембріону із оболонки для подальшої імплантації, але його також можна виконати в лабораторних умовах фізичним або хімічним методом та за допомогою лазера. Метою є створення отвору всередині оболонки для легшого виходу ембріона назовні. Також хетчинг можна робити перед ембріотрансфером для кращої імплантації ембріону.

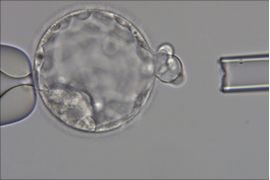
Перенос ембріонів
Ембріотрансфер може плануватися як в свіжому циклі (через декілька днів після пункції), так і в кріоциклі (перенос розморожених ембріонів).
Якщо це перенос в свіжому циклі, його можна проводити як на стадії бластомерів, так і на стадії бластоцисти.
До початку процесу ембріотрансферу так само, як і на пункції, спочатку пацієнт проходить процес ідентифікації з ембріологом в операційній, тому в цей день треба мати при собі паспорт. Взагалі процес трансферу є безболісним, тому проводиться без анестезії. Після того, як лікар-репродуктолог встановить гінекологічне дзеркало та підготує шийку матки (видалення слизу з цервікального каналу), він повідомляє про готовність ембріологу і той набирає середовище з ембріоном в спеціальний катетер, який через віконце передає лікарю. Одразу після того, як лікар-репродуктолог вводить середовище з ембріоном в порожнину матки, він передає катетер назад для того, щоб ембріолог зміг перевірити, чи не залишився ембріон всередині катетеру. Якщо він все ж таки не вийшов з катетеру, ембріолог в другий раз передає його лікарю і той проводить ембріотрансфер повторно.
Напередодні дня переносу лікар-репродуктолог спілкується з пацієнтом з приводу кількості ембріонів на перенос (наша клініка дотримується правила селективного переносу одного ембріона). Проте якщо є покази для переносу 2-х ембріонів - це також можливо після детального інформування пацієнтки щодо ймовірності та ризиків багатоплідної вагітності.

Біопсія ембріонів
Біопсія - процес механічного відщеплення від ембріону 5-7 клітин трофектодерми на 5-7 добу для генетичного аналізу. Також біопсія може бути проведена на 3 день шляхом відділення бластомерів. Використання біопсії для передімплантаційної генетичної діагностики визначається індивідуально разом з лікарем в залежності від клінічної ситуації.
Процес біопсії проводиться під мікроскопом за допомогою мікропіпеток, які встановлені в пази мікроманіпуляторів. Однією з них ембріолог утримує в стабільному положенні ембріон, іншою він обережно засмоктує 5-7 клітин трофектодерми та відщеплює їх. Надалі пробіоптовані ембріони перекладаються в культуральну чашку, кожний в окрему краплю, а біоптати перекладаються у спеціальний буфер та поміщаються в морозильну камеру до моменту їх діагностики. Після біопсії ембріон вітрифікується (спеціальний метод кріоконсервації).
В нашій клініці ембріони діагностуються методом NGS - секвенування нового покоління, який дозволяє комплексно досліджувати повний каріотип (хромосомний набір) ембріона.
Кріоконсервування ооцитів/ембріонів
Кріоконсервація (вітрифікація) - це метод швидкого заморожування ооцитів або ембріонів.
Кріоконсервація ембріонів відбувається на стадії бластоцисти (5 - 7 день культивування). Її головною перевагою є запобігання утворення кристалів льоду. На одній соломинці (спеціальний носій) можна помістити 1-2 ембріони, це залежить від їх якості, загальної кількості або бажання пацієнта. Заморожені ембріони можна зберігати в рідкому азоті необмежено довго, навіть протягом десятків років.
Зберігається біологічний матеріал в дьюарах заповнених рідким азотом (-196°С). Щоденно проводиться контроль рівня азоту в дьюарах для своєчасного заповнення.

